日本脳神経血管内治療学会の沿革と脳血管内治療の歴史
1. Society
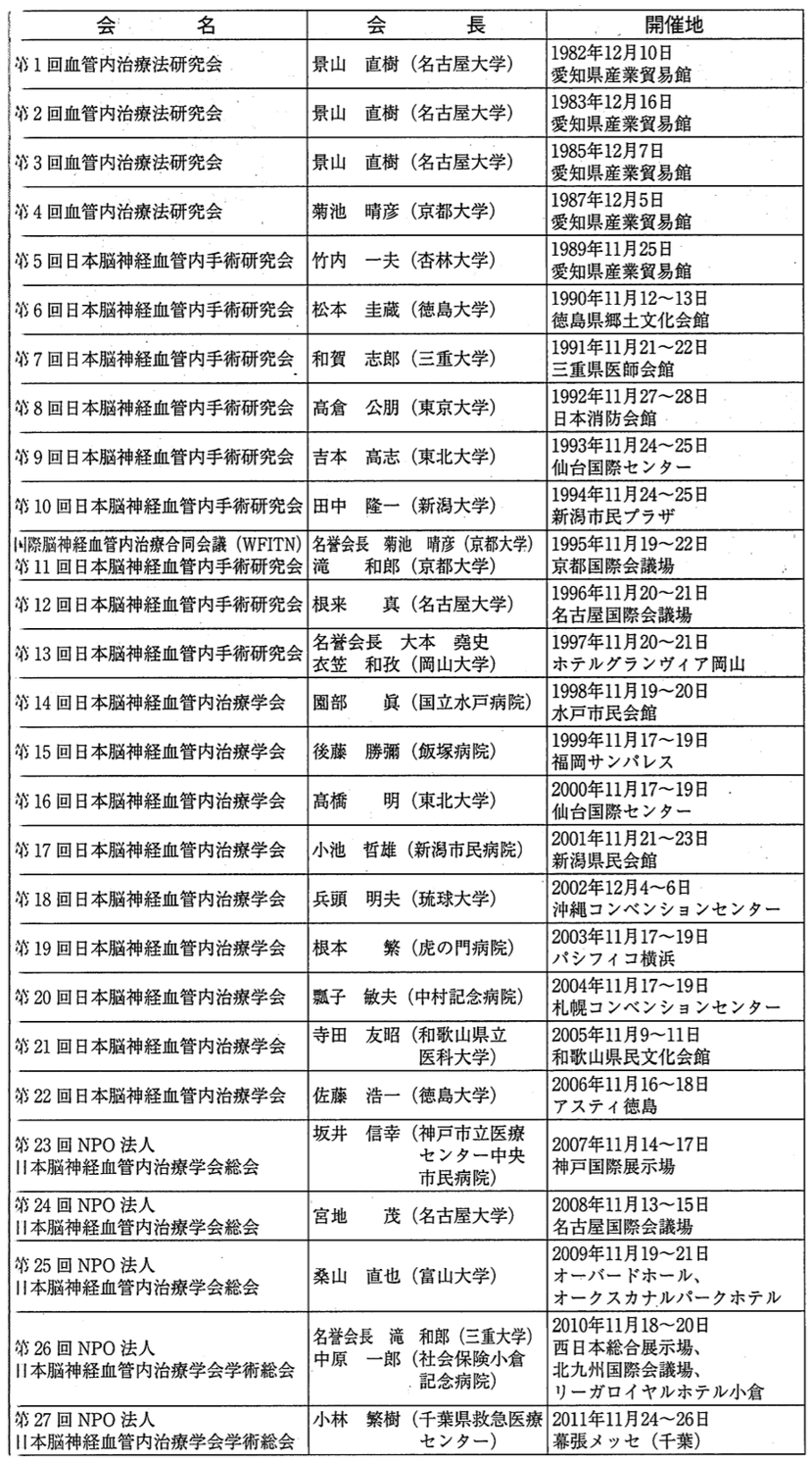
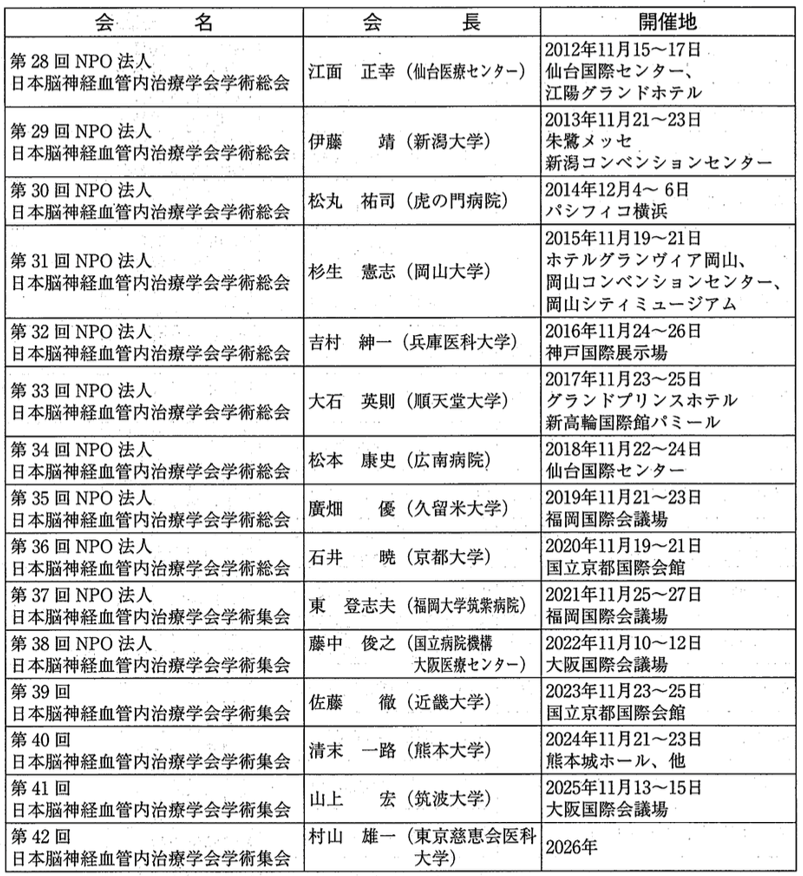
我が国の脳血管内治療の学会としての組織は、1982年に名古屋大学脳神経外科の故景山直樹教授が、欧州で既に始まっていたこの治療の将来性を見越して、日本血管内手術法研究会として立ち上げたのが発端である。現在のWorld Federation of Interventional and Therapeutic Neuroradiology (WFITN)の前身である国際症例検討会Workshop of interventional neuroradiology(WIN)、いわゆるVal d’Isère meetingに参加した根来 真が事務局を担当した。本邦でも後藤勝哉、滝 和郎、高橋 明など血管内治療に興味を持った医師たちが各地で独自に治療を始めていたが、景山直樹の呼びかけに賛同してこの研究会に参加した。第1回研究会は1982年12月10日に名古屋の愛知県産業貿易会館にて、21の演題と200名ほどの参加者で行われた。研究会は第2回(1983年)から隔年で第5回まで名古屋にて開催され、第3回までは景山直樹、第4回は菊池晴彦、第5回は竹内一夫が会長を務めた。第6回(1990年)の松本圭蔵(徳島市)からは全国各地で開催されるようになった。名称については、第5回(1989年)からは日本脳神経血管内手術研究会、第14回(1998年)から日本脳神経血管内治療学会に変更された。第11回は3rd Congress of World Federation of Interventional and Therapeutic Neuroradiologyとの併催とし、滝 和郎が京都で開催した。2024年で40回を数える(表1:歴代学術集会、会長、開催地)。学会移行とともに、英語表記がそれまでの”Japanese Society of Intravascular Neurosurgery (JSIN)”から”Japanese Society for Neuroendovascular Therapy (JSNET)”に変更された。
脳血管内治療の質を保証し、脳血管内治療医の生涯教育を充実するため2000年に14名の役員を指導医として専門医制度が発足し、2001年に第1回指導医34名を認定し、専門医試験が2002年より開始された。2024年までに24回の専門医試験が行われている。
2006年にNPO法人日本脳神経血管内治療学会となり、専門医広告が可能となった。京都大学の滝 和郎が初代学会理事長(2007-2012年)となり、事務局をメディカルトリビューン社に移すなど運営体制の整備を行うとともに、機関誌「脳血管内治療 Journal of Neuroendovascular Therapy (JNET)」を創刊し、日本専門医認定制機構への加盟を果たすなど、現在の学会体制の基礎を確立した。二代目理事長(2012-2016年)の兵頭明夫は事務局を現在の国際医学情報センターに移し、年次学術集会助成や地方会交付金の確立、専門医制度の充実、年次報告の開始、英文誌の創刊などに尽力した。三代目理事長(2016-2021年)の坂井信幸は、新しい医療機器に関する実施基準や適正使用指針の策定にJSNETが大きな役割を果たすなどデバイスの導入に貢献し、2018年には悲願であった日本医学会への加盟を実現した。退任直後の2022年8月には第3回以来17年ぶりとなる16th Congress of World Federation of Interventional and Therapeutic Neuroradiologyを京都で開催した。4代目理事長(2021-2024年)の宮地 茂の時代となり、法人格がNPOから一般社団法人に変わり、代議員制度が取り入れられ、専門医試験方法の変更などの改革が行われた。また、学会誌が英文論文誌としての国際的評価が確立され、これも悲願であったPubMed収載を果たした。また国産デバイスの開発の増加にも貢献した。2024年から5代目理事長として松丸裕司が就任し、更なる発展が期待される。
2. 会員
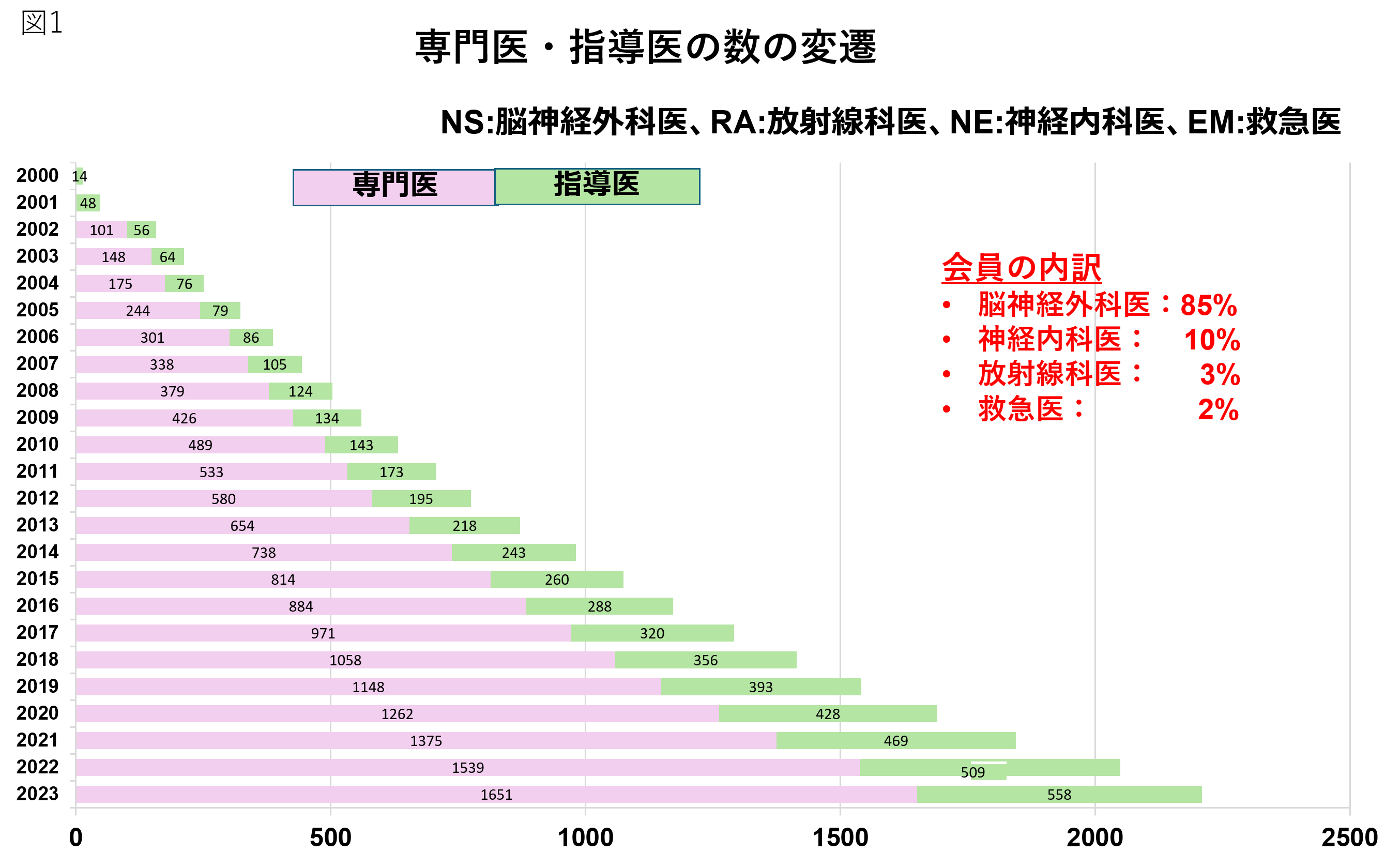
本会の会員数は年々右肩上がりに増え、2000年に1064名であった会員数は、2024年には4,800人を超える大学会となった。
脳血管内治療は脳血管撮影を基本に行われるが、1927年にEgas Monizが発明したのとほぼ同時期に、我が国で名古屋大学初代外科教授である齋藤 眞が脳血管撮影を開発した。このため我が国では、脳血管撮影を脳神経外科医が主に担当するという流れができた。我が国では海外に比べて神経放射線の専門医が少ないという事情と、放射線治療や内科的治療など脳神経外科医がカバーする業務範囲が極めて広いことも、脳血管内治療の推進に脳神経外科医が大きく関与してきた背景にある。会員の約9割は脳神経外科医で、放射線科医、内科医、救急医、その他の研究者などが参加している。欧米では神経放射線科医が主としてこの分野を開拓し、発展させてきたが、現在は主要国においても我が国と同じような構図になりつつある。一方、近年は急性虚血性脳卒中や頚動脈狭窄症に対する血管内治療が急増していることから内科(神経内科、循環器内科)や救急科からの参入が増えており、幅広い展開が期待されている。
3. 専門医制度
脳神経血管治療学会認定脳血管内治療専門医は日本脳神経外科学会、日本医学放射線学会、日本内科学会、日本救急医学会が認定する専門医が基礎資格となっている。1997年に6名の委員により専門医制度準備委員会が発足し、2000年に専門医制度が学会で承認され、役員を務めていた14名の指導医で発足した。2001年に第1回の指導医審査により34名が認定され、2002年からは専門医認定試験が開始された。脳血管内治療専門医は「脳血管内治療について、その疾患の病態、治療の適応と方法・合併症などについての幅広い知識と臨床経験を持ち、基本的手技を自ら安全に実施できる技術を有する者」と定義されており、その定義は発足時から今まで堅持されている。そのため、脳血管内治療専門医となるには所定の臨床経験、脳脊髄血管撮影の術者経験と脳血管内治療の専門訓練が受験資格として必要で、筆記試験に加え口頭試問と実技試験を加えた専門医認定試験に合格しなければならない。発足当初は、実際の手技を見る実地試験を経て脳血管内治療専門医に認定されていたが、第5回(2005年)から実地監査制度に移行した。監査制度は、2010年から指導医が在籍し一定数以上の脳血管内治療を行っている研修施設で専門訓練を行った者は免除され、2020年より完全撤廃された。脳血管内治療専門医試験は実技試験を課していることから、技術的な実力をみる上で最適の試験方法と高く評価されている。また専門医受験のためには研修認定施設において一定の研修を受け、所定の脳血管撮影および適応疾患の治療経験数を満たしていることが義務付けられている。合格率は他の専門医資格試験に比べて決して高くなく、専門医としてのqualityを重視した厳しい審査基準で判定されている。2024年までに2,428名の専門医が認定され、286の認定研修施設が登録されている。
脳血管内治療指導医は専門医取得後に申請できる資格である。術者として所定の臨床経験、論文および発表等の学術活動を行った者が審査により認定される。これまでに557名の指導医が認定されている。専門医は十分な知識、技能を有し、診療及び教育に優れた者であり、指導医はさらにそれに加えて研究においても指導的役割を果たせる者と定義されている。それぞれの資格は5年毎に更新する必要があり、その維持には確実な臨床活動の継続が要求されている。
一方、急性虚血性脳卒中に対する血栓回収療法の有用性が証明され、適応患者に本療法を提供するために、全般的な脳血管内治療手技の習得を要求される脳血管内治療専門医に準ずる資格として、血栓回収療法のみに特化した実施医資格を認定する脳血栓回収療法実施医制度が日本脳神経外科学会および日本脳卒中学会とJSNETが協力して2020年より始まった。認定の実務はJSNETが担っており、2024年現在脳血栓回収実施医は812名が登録されている。日本脳卒中学会の認定する血栓回収療法を常時行える1次脳卒中センター(PSC)コア施設には、脳血管内治療専門医と脳血栓回収療法実施医の合計が3名以上常勤している必要がある。この制度の発足により、急性期脳卒中患者の搬送や治療の効率化が飛躍的に向上した。(図1)
4. 機関誌
研究会の発足時より学術活動の足跡を残すとのコンセプトで講演集「血管内手術法研究会講演集」が出版され、治療に必要な情報の乏しかった当時は、これがバイブルのように読まれていた。国際化も見据えてWFITNの機関誌” Interventional Neuroradiology”をofficial journalとすることとなり(1997年)、Supplement issueとして優秀論文が英文で掲載された。NPO法人への移行とともに、日本語の機関誌「Journal of Neuroendovascular Therapy (JNET)」が2007年に創刊され、年4回発刊されてきた。その後2015年からJNETは英文誌となったが、和文雑誌の継続の希望もあったため、「脳血管内治療」として和文雑誌が維持された。2022年からは英文誌に一本化され、和文投稿は無くなったが、論文投稿が増加するに従い、採択率が厳しくなり、qualityが急速に上がってきている。2023年からは文献検索エンジンにも載るようになり、2024年よりPubMedの掲載も達成してimpact factorを取得できることとなった。機関誌は歴代編集長の小宮山雅樹、中原一郎、吉村紳一、清末一路の尽力により大きく発展してきたが、今後世界に向かって発信できる専門誌となっていくことが期待される。
5. 教育体制
治療技術の指導や実施医の養成は、当初、各パイオニアの施設で行われ、国内外の学会でノウハウを知ることぐらいしかできなかったが、1990年よりハンズオン講習として日本脳神経血管内手術トレーニングコース(第1回は熱海)が開催され、治療のコンセンサスが少しずつ定まり、それが啓発されるようになった。学術集会と合わせて開催する生涯教育プログラム(CEP)は第18回(2002年)に兵頭明夫会長が開始して以来、毎年開催されてきた。現在は、CEPの参加が専門医更新の必須要件となっている。また7つの地方ごとに定期的に年数回開催される支部学術集会では、at homeな雰囲気で最新の情報共有と深い討論により若手の指導を行っている。一方、指導医が中心となり全国レベルの教育セミナーやライブセミナーなどが行われるとともに、地域や施設のグループ内での合併症カンファレンスなども活発に行われてきた。また、企業主導や学会主導のハンズオンセミナーも各地で開催され、手技の習得に役立っている。さらに近年は民間の動画配信サービスやSNSなどによりエキスパートの講義や指導動画が配信されるようになり、時間的にも空間的にも手軽に知識や技術を習得できる環境が整ってきている。
2007年に日本専門医・認定制機構に加盟する時に、脳血管内治療専門医教育指針を滝 和郎理事長の命を受け、坂井信幸会長、宮地 茂次期会長が作成したが公表には至らなかった。その後、日本専門医機構の専門医制度の整備に備え、脳血管内治療専門医制度整備基準が江面正幸専門医制度委員長らによってとりまとめられた。2019年11月の理事会で、脳血管内治療専門医研修カリキュラム、専門医研修手帳が採択され、2020年から脳血管内治療専門研修を開始する専攻医は専攻医登録と研修手帳を活用することが開始された。
脳血管内治療のテキストとしてはじめてロシアの血管内治療法のテキストの翻訳本が出版されたのは1989年である。初期には前述の血管内手術法研究会講演集の講演集や学会誌がほとんど唯一の情報源であったが、今世紀に入ってからは、続々と症例をもとにした教科書や疾患別の解説書など広く読まれる内容の整ったテキストが多数出版されるようになり、学会員の生涯教育に役に立っている。
6.海外貢献
我が国は世界で最も脳血管内治療医の数が多く、海外学会での発表数はトップレベルを維持している。デバイスについては海外からの輸入品が多く、その認可は行政レベルでの煩雑な承認課程が必要であったためかなり欧米に遅れをとっていた(デバイスラグ)が、近年はPMDAの迅速審査などにより、遅滞はほとんどなくなってきており、国際治験にも参加できるようになってきた。また、国産デバイスや我が国独自のテクニックなども海外へ発表できる機会も増えてきた。
技術の研鑽や研究目的でのフランスやアメリカなどへの海外留学者は当初より多数いるが、一部のエキスパートは欧米での臨床医師免許を取得し、長期にわたりトップレベルの臨床活動を行ってきた。米国での新見康成、村山雄一、スイスにおける田中美千裕らは、欧米での経験を帰国後に還元してきた。また立嶋 智、金子直樹はUCLAで、結城一郎はカリフォルニア大学アーバイン校で、重松朋芳はNew YorkのMount Sinai病院で現在も活躍している。
主な国際学会の我が国での主催はこれまで4回あり、World Federation of Interventional Therapeutic Neuroradiology(WFITN)は第3回1995年(会長 滝 和郎)、第16回2022年(会長 坂井信幸)がいずれも京都で開催された。Asia- Australasian federation of Interventional Therapeutic Neuroradiology(AAFITN)は第3回が2000年に仙台(会長 高橋 明)にて、第10回が2012年に名古屋(会長 宮地 茂)で開催された。
また国際学会の運営にも役員として関与してきており、WFITNのsociety presidentとして根来 真(1997-1999年)、瓢子敏夫(2008-2011年)、田中美千裕(2022-2024年)が学会運営に貢献した他、園部 眞、宮地 茂、松丸裕司、吉村紳一がmember at largeとして参画し、小宮山雅樹が機関誌(Interventional Neuroradiology)の編集委員長として活躍した。またAAFITNでは宮地 茂が2018年から3期6年society presidentを務めた。
7. 社会貢献
この領域のデバイスの開発は日進月歩で、多くの新しいデバイスが市場に毎年のように出てくるが、それらの正しい適用と手技について厳格にコントロールするように行政当局から要望があり、新規医療機器の多くで実施基準、適正使用指針、実施医資格の明確化のほか、市販後の調査(PMS)が義務付けられている。これらについて、学会として積極的に対応しており、2018年に制定された製造販売後データベース調査を活用するPMSではJSNETがデータベース事業者となり情報を収集し貢献している。
デバイス使用に関連する医療事故を減らし、安全な医療の提供を行なえるようにもJSNETは努力している。医療事故の調査に対しては、専門家の派遣などを通じて、公正な審査に専門的視点から協力し、事故再発防止のための対策を積極的に講じている。一方学術総会においては市民公開講座を併催し、脳卒中予防などの啓発のほか、脳血管内治療の紹介や意義などの普及活動を行なっている。
8. 脳血管内治療の歴史
1)脳血管造影
脳血管内治療は脳血管撮影を基本に行われるが、脳血管撮影の歴史は古く、1927年にEgas Monizが、続いてほぼ同時期に我が国で名古屋大学初代外科教授である齋藤 眞が脳血管撮影を開発した。その後まもなく静脈カテーテル法が発明され、1941年にはFarinasが動脈カテーテル法を考案した。画期的なbreakthroughは、1953年Seldingerによる経皮的選択的血管造影法の開発であり、これが現在も全ての血管造影、血管内治療の基本となっている。アプローチ法については、従来鼠蹊部穿刺による経大腿動脈法であったが、近年循環器領域などで広く行われている経橈骨動脈法の普及により、患者への侵襲が一層軽減された。
撮影法については、当初は連続フィルム撮影であったため、造影剤の入る前のマスクフィルムを白黒反転させて血管造影フィルムと重ね合わせることで骨部分を除去するマニュアルサブトラクション法が主流であったが、1990年ごろよりデジタルサブトラクション法(DSA)が登場してリアルタイムのサブトラクションが可能となり、血管構築の理解に極めて有用となった。その後回転撮影の進歩とともに、回転の各角度でサブトラクションを行う3D-DSAが開発され、三次元的把握が容易となっている。現在高解像度バイプレーン装置、IVR-CTおよびCone beam CTの一般化により、多面的多角的な画像情報が得られるようになった他、カラー表示により位相の変化を視覚化することも可能になった。また、造影剤も非イオン性造影剤の普及により血管刺激及び高浸透圧による合併症が減少した。
2)治療法の変遷
A. 塞栓術の歴史
1904年にDawbarnがパラフィンとワセリンを頸動脈に注入して顔面肉腫の栄養血管の塞栓を行ったというのが最も古い頭頚部塞栓術と思われる。選択的に塞栓物質を挿入したのは、1931年にBrooksが行った筋肉片を用いた外傷性頸動脈海綿静脈洞瘻に対する閉塞術である。この流れに任せて運ぶやり方は選択性がないものの、シャント疾患における血流の偏向性のおかげで、適切な位置に着地する確率はそれほど低くなく、現在もflow-guide catheterに応用されている。我が国では滝らが開発したleak balloonが同様のアプローチ法で脳動静脈奇形に対して1980年台に汎用された。
1974年にロシアのSerbinenkoが開発した離脱式バルーンがコントロール可能な留置できる塞栓材料としてロシアを中心に広まった。当時、製造技術の問題からマイクロカテーテルの作成は困難で、ガイドカテーテルの壁厚も大きいため、かなり広径のカテーテルを用いる必要があった。その後Debrun type, Hieshima typeなどのラテックスやシリコン製の使用しやすいバルーンが一時期広く使用された。
液体塞栓物質としては、Luessenhopらが頭部動静脈奇形にcyanoacrylate系の重合型接着剤(glue)であるmetylcyanoacrylateを1960年に用いた。その後1970 年代に使用された接着性の強いIBCAなどから、現在のNBCA(n-butyl cyanoacrylate)へと発展した。マイクロカテーテルの性能の進歩に伴い、液体塞栓物質による動静脈奇形の塞栓術はその後盛んに行なわれるようになる。このほか我が国では1990年代に衣笠らのCAP、高橋らのPVacなどの塞栓物質が開発された。長い間新しい液体塞栓物質の登場はなかったが、今世紀になり、30年前に我が国で滝らにより開発された析出型塞栓物質であるEthylene-vinyl alcohol(EVAL)は、形を変えてOnyxTMとして上市されるようになり、技術的なinnovationも加わって、高い塞栓率が得られるようになった。さらに、操作性のよいガイドワイヤーの改良と、微細で柔軟なカテーテルの出現により、遠位の病変部へワイヤーガイドで到達することが可能となり、硬膜動静脈瘻の塞栓術にも広く使用されるようになった。
固体塞栓物質としては、汎用されているpolyvinylalcohol (PVA) particleの他に、様々な材料、形状、サイズのものが臨床応用されてきたが、現在はEmbosphereTMの適用が認められている。血管閉塞用のコイルは、1975年のGianturcoによるコイル塞栓術に始まるが、当初はpush式の単純な形状であり、その後fiber付きや渦巻き型のコイルも登場した。固体または液体塞栓物質は、血管の豊富な腫瘍に対して術中出血と手術合併症を減じる目的で古くから塞栓術が行われているが、近年は慢性硬膜下血腫の治療や再発予防にも有効とされ注目を浴びている。
脳動脈瘤塞栓術については、離脱式バルーンによる巨大動脈瘤に対する親動脈閉塞が主であったのが、離脱式バルーンを瘤内に留置して閉塞する瘤内閉塞がフランス、米国を中心に広まった。1990年代に入り、Guglielmiによる画期的な発明である離脱式コイル(GDC)の出現により、より安全な瘤内塞栓が可能となった。本邦でも1995年より本格的に使用が可能となり、現在の動脈瘤血管内治療が確立した。当初はラインアップが少なく、ヘリカルタイプのみであったが、その後柔軟性、形態、長さなどのバリエーション、伸張防止、離脱部の工夫,表面加工による機能付加など様々な改良がされ、誘導するカテーテルの性能の向上とともに非常に使いやすいものとなり、現在も日々進歩している。一方、すでにバルーンアシストテクニックは1990年代後半より応用され、シングルルーメンのバルーンカテーテルは息の長い有用なツールとなっている。ステントアシストについても本邦では比較的古くから冠動脈用ステントを用いて行われていたが、2012年年本邦初めてのVRD(Vessel reconstruction device)としてEnterpriseTMが認可されその後NeuroformTM, LVISTMなども導入され、現在動脈瘤塞栓術の3-4割に用いられるほど普及している。近年はFlow Diverterが大型瘤だけでなく5mm以上の中型瘤にも適用となり、ステントアシストで行われていたコイル塞栓術にとって代わってきている。一方、本邦オリジナルで極めて多く行われているダブルカテーテルテクニックは様々な困難瘤に対して現在も適用が拡大している。また、丸い網型の塞栓機器であるflow disruptorが現在epoch makingな新デバイスとして注目され、多くのterminal typeの動脈瘤に適用されている。
B. 血管形成術の歴史
経皮的血管形成術(拡張術)(PTA)の概念は四肢血管の拡張から始まった。1964年にDotterらが四肢血管閉塞性病変に対し、ブジー式の血管拡張を行ったのがはじまりとされる。1974年にGruentzigらが血管拡張用のバルーンカテーテルを発明し安全性が飛躍的に向上した。ステントについては1969年にDotterらが四肢血管に対して行っているが、冠動脈については比較的歴史が浅く、1986年にSigvartが自己拡張型ステントを冠動脈に応用し、1990年にバルーン拡張型ステントがRoubin, Schatzらによって開発された。頸動脈狭窄症への応用は当初胆管用ステントや四肢血管用ステントを用いて行われてきたが、今世紀に入り続々と頸動脈用の自己拡張型ステントが登場し、フィルターやバルーンを用いたプロテクションシステムの進歩と相まって汎用されるようになっている。CEAとの常に成績は比較されているが、本邦では、病変遠位および近位の母動脈の血流コントロールによる確実なプロテクション法を用いたtailor madeのCASが行われていることで、極めて安全で良好な成績が実現されており、その需要は年々伸びている。
頭蓋内動脈狭窄に対しては、細径バルーンカテーテルによるPTAはかなり古くから行われており、ステントについても適用外使用の冠動脈ステントにかわり、WingspanTMが認可されたが、SAMPRISの結果以後、積極的適用は大幅に縮小している。
一方、静脈系の閉塞疾患に対しても血管形成術は有用で、特に特発性頭蓋内圧更新症に対する静脈洞ステント留置術は極めて有効な治療法として注目されている。
C. 脳血管再開通療法の歴史
我が国では血栓溶解療法はかなり古くから行われている。急性期脳虚血に対するウロキナーゼの静注療法が不発に終わった事から、選択的に局所動注することは既に20年以上前から行われてきた。動注線溶療法は古くは1933年にTilletらがストレプトキナーゼを動注したことに始まる。1974年にDotterが静注用として使われていたウロキナーゼを四肢動脈に動注し、冠動脈領域ではt-PAの動注が1990年から行われている。我が国では、MELT studyの結果もあり、局所線溶療法の有効性は確認されたものの、2005年よりrt-PA (Alteplase)が認可されたことにより第一選択はrt-PA静注療法となった。2015年からはrt-PA非適応例、無効例に対する血栓回収療法が脚光を浴びたが、第一世代のMERCIでは成績は振るわなかった。その後stent retrieverを用いた血栓捕捉療法、および吸引カテーテルを用いた血栓吸引療法の登場により、治療成績は飛躍的に向上した。現在さまざまな種類のデバイスが市場に出てきており、さらに適応も広がって、脳塞栓症に対する最強の治療法となった。近年はそれらを組み合わせたcombined techniqueにより、9割近くに有効な再開通が得られるようになった。
このほか、静脈洞血栓症に対しても、ヘパリンなどの内科的治療に加えて、血栓回収療法や静脈洞形成術などが功を奏している。
2025年4月
文責 宮地 茂 (第4代理事長)
協力 滝 和郎 (初代理事長)、兵頭明夫 (第2代理事長)、坂井信幸 (第3代理事長)、根来 真(初代事務局長)
歴代会長並びに開催地
表1